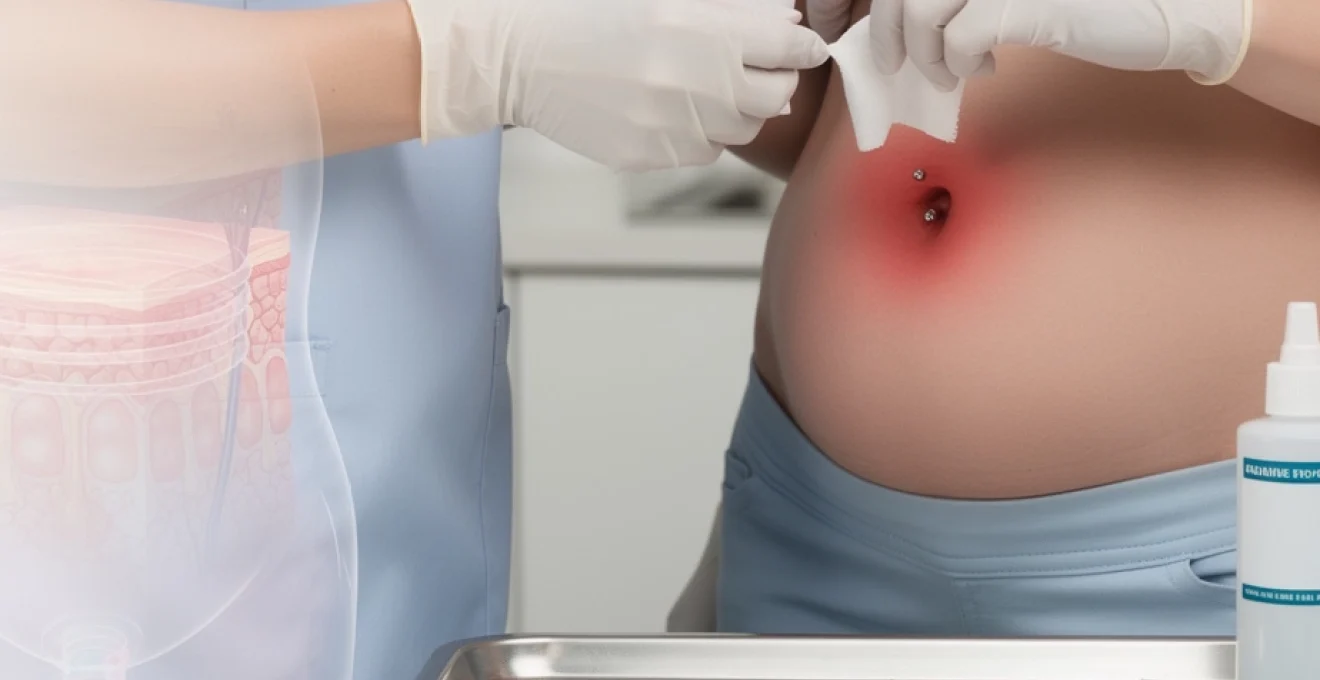
Le piercing au nombril constitue l’une des modifications corporelles les plus populaires, particulièrement apprécié pour son aspect esthétique et sa symbolique personnelle. Toutefois, cette pratique n’est pas sans risques, et le phénomène de rejet représente une complication redoutée qui peut survenir chez environ 15 à 20% des personnes percées. Le rejet de piercing nombril se caractérise par une réaction immunitaire de l’organisme qui tente d’expulser le bijou considéré comme un corps étranger. Cette problématique nécessite une compréhension approfondie des mécanismes physiopathologiques impliqués, ainsi qu’une prise en charge adaptée pour minimiser les complications et préserver l’intégrité cutanée.
Identification clinique du rejet de piercing nombril : symptômes et stades évolutifs
La reconnaissance précoce du rejet de piercing ombilical constitue un enjeu majeur pour limiter les séquelles cicatricielles et optimiser la prise en charge thérapeutique. Le processus de rejet évolue généralement de manière progressive, traversant plusieurs phases distinctes qui nécessitent une surveillance clinique attentive.
Signes précoces de migration tissulaire et inflammation périphérique
Les premières manifestations du rejet se caractérisent par une migration progressive du bijou vers la surface cutanée. Cette migration s’accompagne d’une diminution notable de la distance entre les orifices d’entrée et de sortie du piercing, témoignant de l’amincissement progressif du pont cutané. L’inflammation périphérique se manifeste par une rougeur persistante autour du site de perçage, souvent accompagnée d’une sensation de tension cutanée.
Le processus inflammatoire initial peut être confondu avec une réaction cicatricielle normale, d’où l’importance d’une évaluation clinique rigoureuse. La palpation révèle fréquemment une induration des tissus périphériques, témoignant de l’activation des mécanismes de défense immunitaire locale. Cette phase précoce constitue la fenêtre thérapeutique optimale pour intervenir et potentiellement ralentir le processus de rejet.
Manifestations cutanées du processus de rejet : érythème et œdème localisé
L’érythème périphérique représente l’un des signes cliniques les plus constants du rejet de piercing ombilical. Cette rougeur, distincte de l’inflammation post-traumatique habituelle, présente un caractère persistant et progressif. L’œdème localisé accompagne fréquemment cette réaction inflammatoire, créant un aspect boursouflé des tissus environnants.
La peau présente souvent un aspect brillant et tendu, témoignant de la distension tissulaire induite par le processus inflammatoire. Dans certains cas, on observe l’apparition de télangiectasies périphériques, petits vaisseaux dilatés visibles à travers la peau amincie. Ces manifestations cutanées évoluent généralement de manière centripète, s’étendant progressivement depuis les points de perçage vers les zones adjacentes.
Évaluation de la position du bijou par rapport au point de perçage initial
L’évaluation objective de la migration du bijou nécessite une documentation photographique régulière et des mesures précises de la profondeur de l’implantation. La distance intercutanée diminue progressivement, passant généralement de 10-15 mm lors du perçage initial à moins de 5 mm dans les stades avancés de rejet. Cette mesure constitue un indicateur pronos
tique particulièrement pertinent pour décider du maintien ou non du piercing. Lorsque le bijou semble « remonter » et que l’on distingue sa forme par transparence sous la peau, le processus de rejet est déjà bien engagé. À ce stade, persister à conserver le bijou augmente considérablement le risque de déchirure cutanée et de cicatrice élargie.
Sur le plan pratique, on recommande d’être vigilant dès lors que la distance entre les deux points d’entrée du piercing au nombril diminue de moitié par rapport à la situation initiale. Une comparaison régulière avec des photos prises dans les semaines suivant le perçage constitue un outil simple et efficace pour objectiver ces modifications, surtout lorsque l’évolution est lente et insidieuse.
Différenciation entre infection bactérienne et réaction de rejet immunologique
Distinguer un rejet de piercing nombril d’une infection bactérienne est essentiel, car la conduite à tenir ne sera pas la même. Dans le cadre d’une réaction de rejet, l’évolution est généralement lente, avec migration progressive du bijou, amincissement de la peau et rougeur modérée mais persistante. Les douleurs restent souvent discrètes, décrites comme une gêne ou un tiraillement, sans fièvre associée.
À l’inverse, une infection se manifeste typiquement par une douleur plus vive, un gonflement important, une chaleur locale marquée et parfois un écoulement purulent jaunâtre ou verdâtre. La fièvre, les frissons ou un malaise général orientent également vers une infection. On peut comparer ces deux phénomènes à un conflit de voisinage : dans le rejet, le corps cherche à expulser calmement l’intrus sur la durée ; dans l’infection, il déclenche une véritable « émeute » contre les bactéries.
Dans certains cas, rejet et infection peuvent coexister, rendant le tableau plus complexe. Face au moindre doute (douleur importante, écoulements, aggravation rapide), il est recommandé de consulter un médecin ou un perceur expérimenté. Une prise en charge précoce permet de traiter l’infection tout en limitant l’aggravation du processus de rejet et les risques de complications cicatricielles.
Facteurs étiologiques déclenchant le rejet du piercing ombilical
Le rejet de piercing ombilical ne résulte presque jamais d’une cause unique. Il s’agit plutôt d’une combinaison de facteurs mécaniques, immunologiques, anatomiques et environnementaux. Comprendre ces éléments permet non seulement d’expliquer pourquoi un piercing au nombril est rejeté, mais aussi de réduire ce risque lors d’un futur perçage.
On distingue classiquement quatre grands groupes de facteurs : la nature du matériau du bijou, les microtraumatismes répétés, la morphologie individuelle de la zone ombilicale et les particularités hormonales ou immunitaires de chaque personne. Analyser ces paramètres, c’est un peu comme faire l’inventaire des « failles » qui peuvent pousser le corps à dire stop et à expulser le bijou.
Impact des matériaux biocompatibles : titane grade 23 versus acier chirurgical 316L
Le choix du matériau du bijou joue un rôle majeur dans la survenue d’un rejet de piercing nombril. Le titane grade 23 (ASTM F136), dit titane implantable, représente actuellement la référence en termes de biocompatibilité. Hypoallergénique, très peu réactif et léger, il est nettement mieux toléré par la majorité des organismes. De nombreuses études et retours de terrain montrent un taux réduit de réactions inflammatoires prolongées avec ce type de matériau.
L’acier chirurgical 316L, largement utilisé dans les salons de piercing, offre une bonne tolérance globale mais contient néanmoins des traces de nickel. Chez les sujets sensibilisés ou à terrain allergique, ces traces peuvent suffire à déclencher une réaction immunitaire chronique, entretenant rougeurs, démangeaisons et irritations. À long terme, cette inflammation répétée peut favoriser la migration du bijou et donc le rejet.
Dans une optique de prévention, il est ainsi recommandé de privilégier, pour un piercing au nombril à risque de rejet, le titane grade 23 ou, à défaut, un or 14 ou 18 carats certifié sans nickel. Vous avez déjà réagi à des bijoux fantaisie ou à des boucles d’oreilles classiques ? Ce type d’antécédent doit inciter à une vigilance accrue et à une sélection rigoureuse du matériau dès la première pose.
Traumatismes mécaniques répétés et friction vestimentaire excessive
Les traumatismes mécaniques représentent l’un des facteurs les plus sous-estimés dans le rejet du piercing ombilical. Le nombril étant situé à la jonction du buste et du bassin, il subit en permanence les mouvements de flexion, de torsion et de rotation du tronc. Chaque frottement répété du bijou contre les vêtements, les ceintures ou les tissus synthétiques entretient une micro-inflammation de la zone percée.
Les jeans taille haute, les ceintures serrées, les brassières de sport compressives ou encore certains leggings peuvent exercer une pression constante sur la zone ombilicale. À long terme, cette pression agit comme un « levier » sur le bijou, modifiant son angle et tirant progressivement sur le pont cutané. On observe alors une migration lente mais continue, surtout si la barre de nombril est trop courte ou trop rigide.
Pour limiter ce risque, il est conseillé de privilégier, durant les premiers mois de cicatrisation, des vêtements amples, à taille élastique ou taille basse, et d’éviter les activités à fort impact (sports de contact, danse avec port de ceintures ou accessoires rigides). Vous pratiquez une activité sportive intensive ? Anticiper ces contraintes mécaniques avec votre perceur permettra d’adapter la longueur, la forme du bijou et le timing du perçage (hors période d’entraînement intensif, par exemple).
Prédispositions anatomiques : morphologie abdominale et élasticité cutanée
La morphologie de la région ombilicale influence directement le risque de rejet de piercing nombril. Un nombril « profond », bien logé dans un pli cutané avec une bonne épaisseur de tissu sous-cutané, offre en général un meilleur ancrage au bijou. À l’inverse, un nombril très superficiel, plat ou situé sur une paroi abdominale très tendue sera plus exposé à la migration, car le bijou y est moins « enfoui » et plus soumis aux tensions.
L’élasticité de la peau joue également un rôle important. Les peaux très fines ou très extensibles, observées par exemple chez certaines personnes jeunes ou chez des sujets ayant connu des variations pondérales importantes, retiennent moins bien le canal de piercing. Cela peut se comparer à un tissu trop fin qui retient mal une couture : à force de traction, le fil finit par « découper » la matière plutôt que de s’y ancrer solidement.
Certaines situations particulières, comme une grossesse à venir ou une perte de poids envisagée, doivent aussi être prises en compte avant de se faire percer le nombril. Les variations rapides de volume abdominal modifient la tension de la peau, étirent le canal de piercing et peuvent faciliter le rejet. Un bon professionnel évaluera toujours la faisabilité et le risque de rejet en fonction de votre morphologie avant de valider le projet de piercing.
Influence des variations hormonales et facteurs immunologiques individuels
Les fluctuations hormonales, notamment celles liées au cycle menstruel, à la grossesse, à la prise de contraceptifs ou à certaines pathologies endocriniennes, peuvent moduler la qualité de cicatrisation du piercing au nombril. Les œstrogènes, par exemple, influencent la vascularisation cutanée et la synthèse de collagène. Des déséquilibres hormonaux peuvent donc entraîner une cicatrisation plus lente ou plus chaotique, terrain propice à un rejet tardif.
Les particularités immunologiques individuelles jouent aussi un rôle déterminant. Certaines personnes présentent un système immunitaire particulièrement réactif, capable de déclencher plus facilement des réactions d’hypersensibilité ou des réponses inflammatoires prolongées. Les maladies auto-immunes, les traitements immunosuppresseurs ou au contraire certains médicaments stimulant l’immunité peuvent modifier la manière dont le corps réagit au bijou.
Il est recommandé de signaler à votre perceur toute pathologie chronique, traitement au long cours (corticoïdes, biothérapies, immunosuppresseurs) ou antécédent de cicatrices anormales (chéloïdes, hypertrophiques). Cette mise au point préalable permet parfois de différer le projet de piercing, de renforcer le suivi ou d’opter pour un matériau et une technique de perçage plus adaptés à votre profil immunologique.
Protocoles thérapeutiques pour la gestion du rejet de piercing nombril
Lorsque le rejet d’un piercing au nombril est clairement identifié, la prise en charge doit être structurée et progressive. L’objectif n’est plus de « sauver » à tout prix le piercing, mais de préserver la qualité de la peau, de limiter les cicatrices et de prévenir toute complication infectieuse. On distingue plusieurs étapes : la décision de retrait du bijou, la mise en œuvre de mesures antiseptiques adaptées, les soins locaux de cicatrisation et la surveillance à moyen terme.
Une prise en charge bien conduite permet, dans la majorité des cas, d’obtenir une cicatrisation propre avec une cicatrice fine et discrète. À l’inverse, un rejet ignoré ou mal géré peut aboutir à une déchirure cutanée, une cicatrice étirée ou épaissie et rendre plus complexe tout projet de reperçage ultérieur.
Retrait immédiat du bijou : techniques d’extraction et précautions antiseptiques
Lorsque la peau située entre les deux orifices devient très fine (moins de quelques millimètres), que le bijou est visible par transparence ou que la migration est rapide, le retrait du bijou s’impose. Il est préférable que cette extraction soit réalisée par un professionnel (perceur expérimenté ou professionnel de santé), afin d’éviter toute manœuvre brutale ou contamination.
La zone est tout d’abord nettoyée soigneusement avec une solution antiseptique douce (type chlorhexidine aqueuse) après lavage des mains rigoureux. Le bijou est ensuite retiré délicatement, sans traction excessive, en respectant l’axe du canal afin de ne pas agrandir la plaie. En cas de barre difficile à mobiliser ou de douleur importante, il ne faut pas hésiter à consulter un médecin, notamment pour évaluer la nécessité d’un anesthésique local ou d’une incision minimale.
Une fois le bijou ôté, le canal est laissé ouvert pour permettre l’écoulement des sécrétions éventuelles. Il est fortement déconseillé de « refermer » la plaie avec des produits caustiques ou des pansements trop compressifs. Comme pour toute petite blessure chirurgicale, la priorité est à la propreté, à la douceur et à la surveillance, plutôt qu’aux interventions agressives qui pourraient retarder la cicatrisation.
Soins topiques post-retrait : solutions salines isotoniques et pansements occlusifs
Après le retrait du bijou, la prise en charge repose principalement sur des soins locaux simples mais réguliers. Le lavage doux de la zone avec une solution saline isotonique (sérum physiologique stérile) permet d’éliminer les débris, la lymphe séchée et les éventuelles traces de sang, sans agresser les tissus fragilisés. Ces soins sont généralement réalisés deux fois par jour, pendant une à deux semaines, ou selon les recommandations du professionnel consulté.
Dans certains cas, l’utilisation de pansements occlusifs ou semi-occlusifs peut être indiquée, notamment si les vêtements frottent directement sur la zone du nombril. Ces pansements agissent comme une « coque de protection », limitant les microtraumatismes et maintenant un environnement légèrement humide favorable à une cicatrisation de meilleure qualité. Ils doivent toutefois être changés régulièrement pour éviter toute macération.
On évitera les antiseptiques alcoolisés, l’eau oxygénée ou les produits trop décapants, qui peuvent irriter la peau et retarder la réparation. Vous vous demandez s’il faut « laisser à l’air » ou couvrir la plaie ? La règle est simple : protéger en cas de frottements ou d’activité physique, aérer à domicile lorsque la zone peut rester propre et au sec. Cette alternance offre en général le meilleur compromis.
Antibiothérapie locale : mupirocine et fusidine en application cutanée
L’antibiothérapie locale n’est pas systématique dans le cadre d’un rejet de piercing nombril. Elle est envisagée principalement lorsque l’on suspecte une surinfection bactérienne locale (rougeur chaude, douleur accrue, suintement purulent). Dans ce contexte, des pommades à base de mupirocine ou d’acide fusidique peuvent être prescrites par un médecin pour une courte durée, en complément des soins de nettoyage.
Ces antibiotiques topiques agissent en réduisant la charge bactérienne à la surface de la peau, limitant ainsi le risque d’extension de l’infection. Ils doivent être appliqués en fine couche, sur une peau propre et sèche, généralement deux à trois fois par jour. Il est important de respecter la durée de traitement prescrite pour éviter l’apparition de résistances bactériennes.
En présence de signes généraux (fièvre, malaise, rougeur s’étendant au-delà de la zone ombilicale), une antibiothérapie orale ou une consultation en urgence peut être nécessaire. L’objectif reste de traiter l’infection sans perturber inutilement la flore cutanée saine ni retarder le processus naturel de cicatrisation de la zone rejetée.
Surveillance de la cicatrisation et prévention des chéloïdes hypertrophiques
La phase de cicatrisation après un rejet de piercing nombril s’étend souvent sur plusieurs semaines, voire quelques mois. Durant cette période, il est recommandé de surveiller régulièrement l’aspect de la cicatrice : couleur, épaisseur, sensibilité. Une cicatrice « normale » évolue progressivement du rouge au rose, puis au blanc, en s’aplatissant au fil du temps.
Chez certaines personnes, en particulier celles ayant des antécédents de chéloïdes ou de cicatrices hypertrophiques, la peau peut réagir en produisant un excès de collagène. La cicatrice devient alors épaisse, en relief, parfois prurigineuse. Pour limiter ce risque, des massages cicatriciels doux avec une crème émolliente ou des gels siliconés peuvent être recommandés une fois la plaie bien refermée.
En cas de doute sur l’évolution de la cicatrice, ou si celle-ci devient douloureuse, très bombée ou s’étend au-delà des limites de la plaie initiale, une consultation dermatologique est vivement conseillée. Le spécialiste pourra proposer des traitements spécifiques (pansements siliconés, injections de corticoïdes, laser) afin d’améliorer l’aspect esthétique et le confort de la zone, ce qui est particulièrement important si un projet de nouveau piercing au nombril est envisagé à moyen terme.
Stratégies de reperçage et recommandations post-guérison
Après un rejet de piercing au nombril, la question qui revient souvent est : « Puis-je me refaire percer ? » La réponse est généralement oui, à condition de respecter plusieurs principes. Le temps, la localisation du futur perçage, le choix du bijou et l’évaluation des facteurs de risque doivent être soigneusement pris en compte pour maximiser les chances de succès d’un nouveau piercing.
Avant d’envisager un reperçage, la peau doit être parfaitement cicatrisée, non douloureuse, souple et sans signe de rougeur persistante. Cette période de repos cutané permet aux tissus de retrouver une architecture plus stable, limitant le risque que le nouveau piercing suive la même trajectoire de rejet que le précédent.
Sur le plan pratique, on recommande généralement d’attendre au minimum 3 à 6 mois après la cicatrisation complète avant de reconsidérer un perçage au nombril. Ce délai peut être prolongé en cas de chéloïdes, de cicatrice épaisse ou de pathologie associée. Le reperçage doit idéalement être réalisé par un perceur différent si le premier n’avait pas pris en compte correctement votre morphologie ou vos facteurs de risque, ou bien après discussion approfondie sur la stratégie à adopter.
Lors du nouveau perçage, il peut être pertinent de modifier légèrement l’emplacement, en s’éloignant de la cicatrice existante si la peau y est trop fine ou fibreuse. Le choix d’un bijou en titane implantable, d’une longueur adaptée pour anticiper l’œdème initial, et le respect rigoureux des soins post-piercing réduisent une nouvelle fois les risques de rejet. Vous avez déjà vécu un échec ? Considérez cette expérience comme une source d’informations précieuses pour optimiser votre prochain projet, plutôt que comme une interdiction définitive de vous faire percer.
Complications potentielles et prise en charge médicale spécialisée
Si la plupart des rejets de piercing au nombril évoluent favorablement avec des soins adaptés, certaines situations peuvent se compliquer. Les principales complications sont l’infection profonde, les cicatrices pathologiques (chéloïdes, hypertrophiques), les déchirures cutanées et, plus rarement, des atteintes plus profondes des tissus sous-jacents.
Une infection non traitée peut se propager aux tissus voisins, voire, très exceptionnellement, provoquer une cellulite abdominale ou un abcès nécessitant un traitement antibiotique systémique, voire un drainage chirurgical. Toute aggravation rapide de la douleur, apparition de fièvre ou extension de la rougeur au-delà de la région ombilicale impose une consultation médicale urgente.
Les cicatrices chéloïdes ou hypertrophiques, lorsqu’elles siègent au niveau du nombril, peuvent être source de gêne esthétique mais aussi de démangeaisons ou de douleur au contact des vêtements. La prise en charge, souvent pluridisciplinaire (dermatologue, parfois chirurgien plastique), repose sur des traitements locaux répétés. Dans les cas les plus sévères, une intervention chirurgicale réparatrice peut être proposée, notamment si elle conditionne la possibilité d’un futur perçage ou d’une meilleure acceptation de l’image corporelle.
Enfin, des pathologies sous-jacentes méconnues (troubles de la coagulation, maladies du tissu conjonctif, diabète déséquilibré) peuvent être révélées par une mauvaise cicatrisation ou des infections répétées. Le rejet de piercing nombril devient alors un signal d’alarme, invitant à un bilan médical plus global. Ne pas hésiter à consulter un professionnel de santé lorsque l’évolution vous paraît anormalement lente ou compliquée est donc une démarche responsable et protectrice.
Prévention primaire du rejet : sélection du matériel et techniques de perçage optimales
La meilleure façon de gérer un rejet de piercing au nombril reste encore… de tout faire pour l’éviter. La prévention primaire repose sur trois piliers : choisir un professionnel compétent, sélectionner des matériaux de haute qualité et adopter une technique de perçage et des soins post-opératoires adaptés à votre profil.
Le choix du perceur est déterminant : il doit travailler en conditions stériles, utiliser des aiguilles à usage unique, maîtriser l’anatomie de la région ombilicale et prendre le temps d’évaluer votre morphologie ainsi que vos antécédents médicaux. Méfiez-vous des perçages réalisés au pistolet ou dans des structures où les protocoles d’hygiène ne sont pas clairement expliqués. Un professionnel sérieux n’hésitera pas à refuser un piercing au nombril si le risque de rejet lui semble trop important.
Sur le plan matériel, privilégier un bijou de première pose en titane grade 23 ou en or 14/18 carats sans nickel réduit nettement le risque de réaction allergique et de rejet. La longueur de la barre doit être suffisante pour absorber l’œdème des premières semaines, sans toutefois être excessive au point de favoriser les accrocs. La forme (banane courbe adaptée à la courbure du nombril) participe également à une meilleure répartition des tensions mécaniques.
Enfin, les techniques de perçage optimales reposent sur une profondeur adéquate, un angle précis et un positionnement respectant les zones de moindre tension cutanée. Un bon perceur vous expliquera aussi clairement les soins post-piercing : nettoyage biquotidien au sérum physiologique, absence de manipulation inutile, limitation des baignades en piscine ou en mer au début, choix de vêtements non compressifs. En respectant ces recommandations, vous mettez toutes les chances de votre côté pour profiter durablement de votre piercing au nombril, tout en minimisant le risque de rejet et de complications.