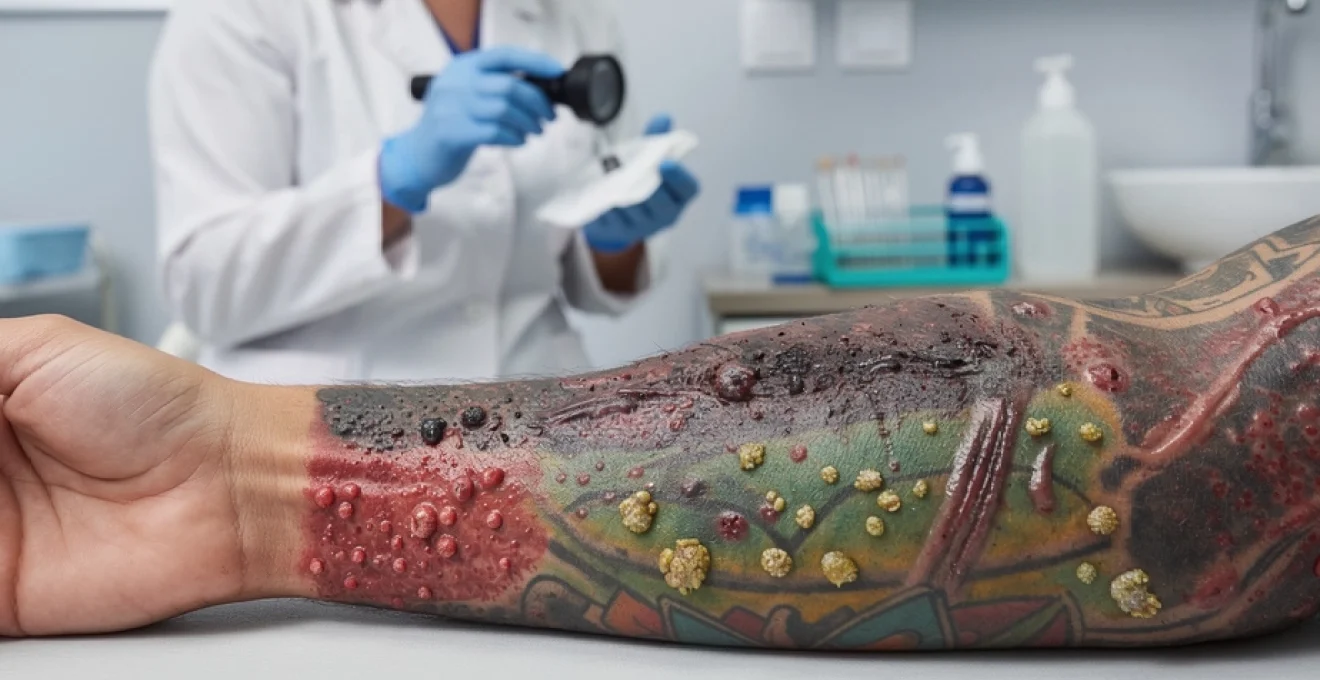
L’apparition de boutons après un tatouage constitue une préoccupation fréquente qui touche environ 15 à 20% des personnes tatouées selon les dernières études dermatologiques. Ces manifestations cutanées peuvent survenir immédiatement après la procédure ou plusieurs mois, voire années plus tard. Contrairement aux idées reçues, ces réactions ne sont pas toujours liées à un manque d’hygiène et peuvent avoir des origines très variées. La compréhension des mécanismes sous-jacents permet d’adopter une approche thérapeutique appropriée et de prévenir les complications potentiellement graves. Les causes peuvent être classées en plusieurs catégories distinctes, allant des réactions allergiques aux complications infectieuses, en passant par les troubles de la cicatrisation et les pathologies auto-immunes déclenchées par l’introduction de pigments dans le derme.
Réactions allergiques aux encres de tatouage et manifestations cutanées
Les réactions allergiques représentent la cause principale de formation de boutons sur les tatouages, avec une prévalence estimée entre 8 et 12% selon l’Agence européenne des produits chimiques. Ces hypersensibilités résultent de l’interaction complexe entre le système immunitaire et les composants chimiques présents dans les encres. Les manifestations cliniques varient considérablement selon le type d’allergène impliqué, allant de simples papules érythémateuses à des plaques inflammatoires étendues. La chronologie d’apparition constitue un élément diagnostique crucial, certaines réactions survenant dans les heures suivant le tatouage, tandis que d’autres se développent après plusieurs années d’exposition.
Allergie au nickel dans les pigments rouges et formation de papules
Le nickel, présent en tant qu’impureté dans de nombreux pigments rouges, déclenche des réactions allergiques chez environ 10% de la population générale. Cette sensibilisation se manifeste par l’apparition de papules prurigineuses spécifiquement localisées sur les zones rouges du tatouage. Les tests épicutanés révèlent une sensibilisation croisée avec d’autres sources de nickel, confirmant l’origine métallique de la réaction. La concentration de nickel autorisée dans les encres a été réduite à 5 ppm depuis 2022, mais les tatouages antérieurs peuvent encore présenter des teneurs plus élevées.
Sensibilisation aux chromates présents dans les encres vertes et jaunes
Les composés chromiques, particulièrement l’oxyde de chrome et les chromates, constituent des allergènes puissants responsables de dermatites de contact sévères. Ces substances, présentes dans les pigments verts et jaunes, provoquent des réactions inflammatoires caractérisées par des vésicules et des pustules localisées. La sensibilisation au chrome peut également être d’origine professionnelle, notamment chez les travailleurs du bâtiment exposés au ciment. Les tests allergologiques montrent une réactivité croisée entre différentes formes de chrome, nécessitant une éviction complète de ces pigments.
Réactions d’hypersensibilité retardée aux azoïques organiques
Les colorants azoïques, largement utilisés dans les encres modernes pour leur stabilité et leur intensité colorielle, peuvent déclencher des hypersensibilités retardées de type IV. Ces réactions se manifestent par l’apparition progressive de granulomes sarcoïdosiques et de boutons inflammatoires 48 à 72 heures après l’exposition. Le mécanisme implique une activation des lymphocytes T spécifiques, créant une mémoire immunologique durable. Les colorants a
iques peuvent aussi se dégrader avec le temps ou sous l’effet des UV, libérant des composés encore plus sensibilisants. Cette instabilité explique que des boutons sur un tatouage puissent apparaître brutalement plusieurs années après une période de parfaite tolérance. Lorsque les lésions deviennent chroniques ou s’étendent au-delà du dessin, une évaluation dermatologique s’impose afin de discuter d’un traitement par corticoïdes locaux, voire d’un détatouage laser prudent, réalisé en milieu spécialisé.
Dermatite de contact allergique aux résines époxydes des encres noires
Les encres noires, souvent considérées comme les plus « sûres », contiennent parfois des résines époxydes servant de liants ou d’additifs. Ces molécules sont des allergènes bien connus en dermatologie professionnelle, notamment chez les peintres et les travailleurs de l’industrie. Lorsqu’une sensibilisation existe déjà, ou se développe après le tatouage, on peut observer une dermatite de contact allergique très localisée sur les zones encrées en noir, avec rougeur diffuse, petits boutons et parfois suintement. Le caractère récidivant, déclenché par chaque nouvelle irritation (frottements, transpiration, exposition au soleil), doit alerter.
Contrairement à une infection, la dermatite de contact n’entraîne généralement pas de fièvre ni de pus franc, mais un prurit intense et un inconfort durable. Le diagnostic repose sur l’interrogatoire (exposition à d’autres résines époxydes, profession, loisirs), l’examen clinique et, si besoin, des tests épicutanés réalisés par un allergologue. Le traitement associe l’éviction maximale de facteurs irritants, des corticoïdes topiques et, dans les formes rebelles, des immunomodulateurs locaux. Dans les cas extrêmes où les boutons et plaques eczémateuses altèrent la qualité de vie, la question du détatouage peut être posée avec le patient.
Manifestations urticariennes liées aux conservateurs parabènes
Les parabènes utilisés comme conservateurs dans certaines encres ou crèmes post-tatouage peuvent provoquer des réactions de type urticaire de contact. Cliniquement, cela se traduit par l’apparition rapide de papules rosées ou de plaques oedémateuses, très prurigineuses, qui ressemblent à des piqûres d’orties. Ces lésions surviennent souvent dans les heures qui suivent l’application d’un produit cosmétique ou d’un soin cicatrisant contenant des parabènes, plutôt que directement après la séance de tatouage. Vous avez déjà eu des réactions à certains cosmétiques ou déodorants ? Le risque d’urticaire au niveau du tatouage peut alors être plus élevé.
La bonne nouvelle est que ces boutons sur tatouage induits par les parabènes régressent en général rapidement après l’arrêt du produit en cause. Des antihistaminiques oraux peuvent être prescrits pour contrôler les démangeaisons et limiter l’extension des plaques urticariennes. Pour la suite, il est conseillé d’opter pour des soins post-tatouage sans parabènes, sans parfum et formulés pour peaux sensibles. La consultation chez un allergologue permet de confirmer la responsabilité des conservateurs par des tests de contact ciblés, afin d’éviter les récidives lors de futurs tatouages ou interventions esthétiques.
Infections bactériennes post-tatouage et complications purulentes
Au-delà des allergies, les infections bactériennes représentent une cause fréquente de boutons douloureux sur un tatouage récemment réalisé. Même lorsque le salon respecte les règles d’hygiène, la plaie reste vulnérable pendant plusieurs jours et peut être contaminée par les germes présents sur la peau, les vêtements ou l’environnement. Les manifestations vont de simples folliculites superficielles à des abcès sous-cutanés imposant parfois un drainage chirurgical. La vigilance est donc essentielle, surtout si vous présentez des facteurs de risque comme le diabète, le tabagisme ou un traitement immunosuppresseur.
Un signe clé pour différencier une infection d’une cicatrisation normale est la combinaison de douleur croissante, rougeur qui s’étend, chaleur locale et éventuellement fièvre. Contrairement aux petites croûtes ou aux démangeaisons habituelles, les boutons infectés deviennent sensibles au toucher et peuvent contenir du pus jaunâtre. En cas de doute, il vaut mieux consulter tôt : un traitement antibiotique précoce permet souvent de sauver la qualité du tatouage et d’éviter les complications générales.
Contamination par staphylococcus aureus et formation d’abcès sous-cutanés
Staphylococcus aureus est la bactérie la plus fréquemment impliquée dans les infections de tatouage. Naturellement présente sur la peau et dans les fosses nasales, elle profite de la brèche cutanée créée par les aiguilles pour pénétrer dans le derme. Les premiers signes sont l’apparition de papulo-pustules rouges, parfois groupées, qui peuvent rapidement évoluer vers un abcès sous-cutané si l’infection progresse en profondeur. La zone devient dure, chaude, très douloureuse et un dôme fluctuant rempli de pus peut se former.
Dans cette situation, percer soi-même les boutons ou l’abcès est fortement déconseillé : vous risquez de disséminer l’infection et de créer une cicatrice définitive. Le médecin peut prescrire un antibiotique adapté, voire pratiquer un drainage stérile en cabinet ou à l’hôpital. Une prise en charge précoce permet généralement une guérison en une à deux semaines, mais des séquelles pigmentaires ou des zones plus claires dans le tatouage peuvent persister. D’où l’importance de respecter scrupuleusement les consignes d’hygiène et d’éviter tout contact avec des surfaces sales ou des vêtements serrés pendant la cicatrisation.
Infections à streptococcus pyogenes et cellulite péri-tatouage
Streptococcus pyogenes, également appelé streptocoque du groupe A, est responsable d’infections cutanées plus diffuses comme l’impétigo ou l’érysipèle. Après un tatouage, il peut entraîner une cellulite péri-tatouage, se traduisant par une rougeur étendue, mal limitée, chaude et douloureuse, dépassant largement les contours du motif. De petits boutons ou vésicules peuvent parsemer la zone, mais c’est surtout la propagation rapide de l’inflammation qui doit inquiéter. Des frissons, une sensation de malaise général et une fièvre modérée sont fréquents.
Cette forme d’infection nécessite une consultation en urgence, car l’évolution peut être rapide, en particulier chez les sujets fragiles. Le traitement repose sur des antibiotiques systémiques (par voie orale ou intraveineuse) ciblant les streptocoques, associés à un repos et une surélévation du membre atteint quand c’est possible. Une fois l’infection contrôlée, le tatouage peut rester légèrement altéré, notamment au niveau des dégradés ou des lignes fines, mais des retouches sont envisageables après cicatrisation complète. Pour limiter ce risque, il est primordial d’éviter les bains, piscines et jacuzzis dans les semaines qui suivent la séance de tatouage.
Mycobactéries atypiques et granulomes infectieux chroniques
Plus rarement, les encres ou l’eau utilisée pour les dilutions peuvent être contaminées par des mycobactéries atypiques (comme Mycobacterium chelonae ou Mycobacterium fortuitum). Ces germes se développent lentement et provoquent des granulomes infectieux chroniques, se manifestant par des petits nodules fermes, rouges ou violacés, parfois ulcérés, qui persistent pendant des mois. Contrairement aux infections aiguës, la douleur est souvent modérée, mais les lésions ne régressent pas malgré les soins habituels et peuvent s’étendre progressivement le long des tracés du tatouage.
Le diagnostic repose sur une biopsie cutanée avec culture spécifique, car ces bactéries ne répondent pas aux antibiotiques classiques prescrits pour les infections staphylococciques ou streptococciques. Le traitement est long, souvent plusieurs mois, et associe différents antibiotiques ciblés. Dans certains cas, une partie du tatouage doit être retirée chirurgicalement pour éradiquer l’infection. Heureusement, ces situations restent exceptionnelles dans les salons soumis à des normes strictes, mais elles rappellent l’importance de choisir un tatoueur déclaré et de se méfier des tatouages réalisés dans des conditions artisanales ou à domicile.
Pseudomonas aeruginosa dans les encres contaminées et folliculites
Pseudomonas aeruginosa est une bactérie opportuniste qui affectionne les milieux humides, comme les flacons d’encre mal conservés ou l’eau non stérile utilisée pour rincer le matériel. Lorsqu’elle colonise la peau fraîchement tatouée, elle entraîne souvent une folliculite caractérisée par de nombreux petits boutons rouges ou pustules centrés sur les poils, parfois accompagnés de démangeaisons et de brûlures. Ce tableau peut être confondu avec une irritation mécanique simple, retardant la prise en charge adéquate.
Les cas de contamination par Pseudomonas ont été décrits dans la littérature médicale à la suite de l’utilisation de bains à remous ou de piscines peu chlorées peu après le tatouage. Le traitement fait appel à des antibiotiques spécifiques, souvent sous forme locale, associés à des mesures d’hygiène renforcées. Pour prévenir ce type de complication, il est recommandé de ne pas immerger le tatouage dans l’eau stagnante pendant au moins deux à trois semaines et de vérifier que le salon utilise exclusivement des encres traçables et des diluants stériles.
Processus de cicatrisation défaillant et complications dermatologiques
Un processus de cicatrisation défaillant peut lui aussi être à l’origine de boutons sur un tatouage, indépendamment de toute infection ou allergie. La manière dont votre peau répare la plaie dépend de facteurs génétiques, de l’emplacement du motif et des soins apportés dans les premières semaines. Dans certains cas, au lieu d’une cicatrice fine et discrète, on observe une prolifération excessive du tissu cicatriciel, donnant naissance à des chéloïdes ou à des cicatrices hypertrophiques. Ces reliefs cutanés s’accompagnent souvent de petites papules, de démangeaisons et d’une sensibilité persistante.
Pourquoi certaines personnes cicatrisent-elles « trop » ? On peut comparer le processus à un chantier de réparation : chez certains, l’organisme envoie trop d’ouvriers et de matériaux, ce qui aboutit à une structure surdimensionnée par rapport au dommage initial. Comprendre votre profil cicatriciel avant de vous faire tatouer est donc crucial, surtout si vous prévoyez un motif sur une zone de tension comme les épaules, le sternum ou le haut du dos.
Formation de chéloïdes hypertrophiques sur zones de tension cutanée
Les chéloïdes sont des excroissances cicatricielles qui dépassent largement les limites de la plaie initiale. Elles apparaissent plus volontiers sur les zones de forte tension cutanée (épaules, thorax, nuque) et chez les personnes à peau foncée, avec une prédisposition familiale marquée. Après un tatouage, la chéloïde se présente comme une plaque ferme, luisante, rouge ou brunâtre, parfois parsemée de petits boutons et de nodules prurigineux. Elle peut déformer le dessin, effacer certains détails et créer un relief disgracieux et sensible au toucher.
Une fois la chéloïde constituée, les traitements sont longs et rarement miraculeux. Le dermatologue peut proposer des injections de corticoïdes intralésionnels, des pansements compressifs, voire des séances de laser vasculaire pour atténuer la rougeur. L’exérèse chirurgicale est délicate, car le risque de récidive, parfois plus volumineuse, est important. Si vous avez déjà développé des chéloïdes après une chirurgie, un piercing ou une simple coupure, mieux vaut discuter très en amont avec un professionnel de santé avant d’envisager un tatouage sur ces zones à risque.
Granulomes à corps étrangers autour des particules pigmentaires
Lorsque le système immunitaire perçoit les particules d’encre comme des corps étrangers impossibles à éliminer, il peut constituer autour d’elles des structures de défense appelées granulomes. Sur le plan clinique, cela se traduit par des petits nodules fermes, parfois multiples, qui donnent au tatouage un aspect bosselé ou granuleux. Ces boutons sont souvent peu douloureux mais peuvent démanger, et ils apparaissent typiquement plusieurs semaines ou mois après la séance, sans signe d’infection associée.
Les granulomes à corps étrangers sont confirmés par une biopsie, qui met en évidence des cellules géantes chargées de pigments. Le traitement repose sur des corticoïdes locaux ou injectés directement dans les nodules, afin de réduire la réaction inflammatoire chronique. Dans certains cas, surtout lorsque les granulomes sont limités à une petite portion du dessin, une exérèse ciblée ou un laser fractionné peuvent être proposés. Il est également recommandé de rechercher d’éventuelles maladies systémiques associées, comme la sarcoïdose, lorsque les granulomes sont multiples ou présents sur d’autres zones du corps.
Cicatrisation hypertrophique chez les sujets prédisposés génétiquement
La cicatrice hypertrophique se distingue de la chéloïde par le fait qu’elle reste confinée aux limites de la plaie initiale, tout en étant plus épaisse, rouge et en relief. Après un tatouage, elle peut donner l’impression de « lignes en surépaisseur » ou de petits bourrelets le long des tracés, parfois ponctués de boutons rouges. Cette forme de cicatrisation apparaît dans les semaines suivant la procédure, puis tend à s’atténuer progressivement sur plusieurs mois, bien que la texture de la peau ne redevienne pas toujours parfaitement lisse.
Les sujets présentant un terrain familial de cicatrisation hypertrophique doivent être particulièrement prudents lors du choix de la taille et de l’emplacement de leur tatouage. Des mesures préventives, comme le respect strict des soins, l’évitement des étirements excessifs de la zone tatouée et l’utilisation de pansesments siliconés après cicatrisation primaire, peuvent limiter l’ampleur de la réaction. En cas de relief persistant et de boutons gênants, des traitements par lumière LED, laser ou injections locales peuvent être discutés avec un dermatologue spécialisé en cicatrisation.
Réactions inflammatoires chroniques aux pigments inorganiques
Certaines encres contiennent des pigments inorganiques (oxydes métalliques, dioxyde de titane, sels minéraux) réputés stables mais parfois responsables de réactions inflammatoires chroniques. Les patients décrivent alors un tatouage qui « s’enflamme » par poussées, avec rougeur, petits boutons et sensation de brûlure, souvent déclenchées par l’exposition au soleil ou des traumatismes répétés. Ce phénomène peut survenir même en l’absence d’allergie prouvée, traduisant plutôt une intolérance locale à la charge pigmentaire importante.
La prise en charge associe une photoprotection stricte (écran total, vêtements couvrants), des émollients adaptés et, en phase de poussée, des corticoïdes topiques de courte durée. Par analogie avec un terrain « irritable », on recommande d’éviter les séances de retouche trop rapprochées et de privilégier des encres répondant aux dernières normes européennes, moins chargées en impuretés métalliques. Lorsque les poussées deviennent fréquentes ou très invalidantes, un avis spécialisé en centre de dermatologie peut aider à évaluer l’intérêt d’un détatouage partiel.
Pathologies auto-immunes déclenchées par le tatouage
Chez certaines personnes prédisposées, le tatouage peut agir comme un facteur déclenchant ou révélateur de maladies auto-immunes cutanées. Le mécanisme exact n’est pas entièrement élucidé, mais l’introduction de pigments, la micro-inflammation chronique et le stress mécanique répété pourraient perturber l’équilibre immunitaire local. On parle parfois de phénomène de Koebner, lorsqu’une maladie de peau existante (psoriasis, lichen plan, lupus cutané) apparaît ou s’aggrave spécifiquement sur une zone traumatisée comme un tatouage.
Cliniquement, ces pathologies se traduisent par des boutons, plaques squameuses, papules violacées ou lésions dépigmentées qui épousent ou débordent les contours du dessin. Vous êtes concerné par une maladie auto-immune ou un eczéma sévère ? Dans ce cas, une discussion préalable avec votre dermatologue est essentielle avant tout projet de tatouage, afin d’évaluer le moment le plus sûr (hors poussée), la zone à privilégier et les risques de récidive. Un suivi rapproché dans les mois qui suivent la séance permet de détecter précocement toute réaction anormale et d’adapter le traitement de fond si nécessaire.
Dans certains cas, le tatouage peut même servir de marqueur clinique pour suivre l’évolution de la maladie : par exemple, l’apparition de nouvelles papules psoriasiques ou lichénoïdes sur un motif stable peut signaler une réactivation systémique. Le traitement repose alors sur la prise en charge globale de la pathologie auto-immune (photothérapie, immunosuppresseurs, biothérapies) plutôt que sur des interventions exclusivement locales. Il est donc primordial de ne pas banaliser l’apparition de boutons inhabituels sur un tatouage chez un patient déjà suivi pour une maladie dermatologique chronique.
Facteurs environnementaux et complications post-procédure
Enfin, les facteurs environnementaux jouent un rôle majeur dans l’apparition de boutons sur un tatouage après la séance. Même si l’encre est bien tolérée et que le geste a été réalisé dans des conditions optimales, certaines habitudes du quotidien peuvent perturber la cicatrisation. Exposition solaire précoce, frottements répétés des vêtements, transpiration excessive liée au sport intensif ou utilisation de produits cosmétiques inadaptés sont autant d’éléments qui fragilisent la barrière cutanée. Résultat : des papules irritatives, des petites vésicules ou des folliculites peuvent se développer sur ou autour du motif.
On peut comparer la peau tatouée à un chantier en cours : tant que les « travaux » ne sont pas terminés, tout choc ou intempérie risque de laisser des marques. Pour limiter les complications, il est recommandé de : maintenir une hygiène douce et régulière (savon surgras, eau tiède), protéger la zone du soleil avec des vêtements amples, éviter les baignades en eau stagnante et les séances de sport très intenses pendant les deux premières semaines. Si malgré ces précautions des boutons apparaissent, observez leur évolution sur 48 à 72 heures : régressent-ils avec des soins adaptés ou s’aggravent-ils ? Cette simple question vous aidera à décider s’il est temps de consulter.
Les conditions de vie générales influencent aussi la qualité de la cicatrisation : tabagisme, manque de sommeil, alimentation déséquilibrée ou stress chronique peuvent ralentir la réparation cutanée et rendre la peau plus réactive. En prenant soin de votre hygiène de vie autant que de votre tatouage, vous mettez toutes les chances de votre côté pour éviter les boutons persistants, les infections et les cicatrices inesthétiques. Et si vous envisagez un nouveau tatouage après une expérience compliquée, n’hésitez pas à en parler à la fois avec votre tatoueur et votre dermatologue : un accompagnement conjoint permet souvent d’anticiper les risques et de profiter sereinement de votre projet artistique.